О направлении
PRP (плазма богатая тромбоцитами) терапия представляет собой инновационную методику лечения, использующую собственную кровь пациента для стимуляции заживления и регенерации тканей.
PRP-терапия представляет собой процедуру, в ходе которой используется собственная плазма крови пациента для стимуляции процессов восстановления и регенерации тканей.
Вот как происходит этот процесс:
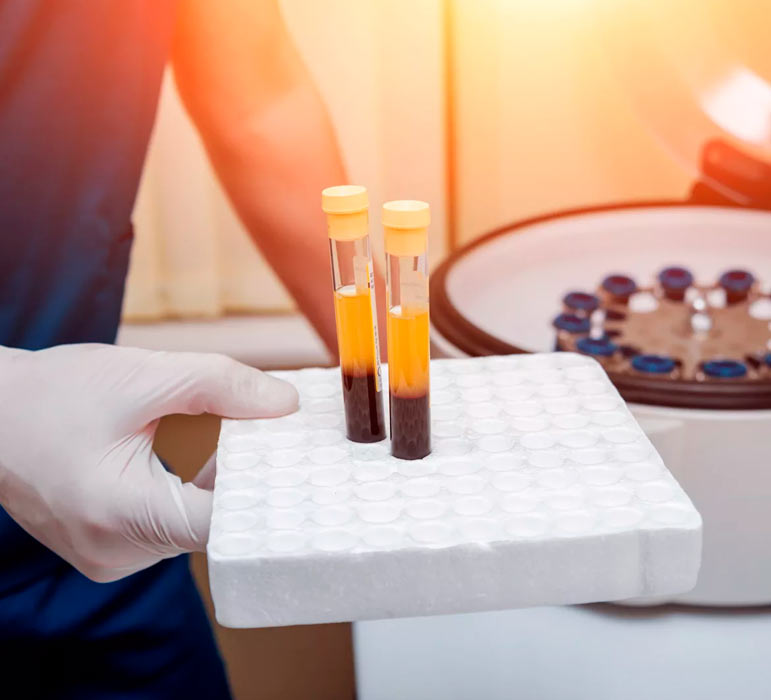
- Взятие образца крови: Сначала у пациента берется небольшое количество крови, как при обычном анализе.
- Центрифугирование: Затем кровь подвергается центрифугированию, процессу, при котором разделяются ее различные компоненты. В результате этого получается плазма, обогащенная тромбоцитами, так называемая "тромбоцитарная богатая плазма" (PRP).
- Введение PRP: Полученная PRP инъецируется в ткани, где она стимулирует клетки для более активного процесса заживления.
PRP-терапия часто применяется в косметологии для улучшения состояния кожи лица, а также в других областях медицины, таких как ортопедия и стоматология, для лечения травм и ускорения процесса заживления.
Услуги
За годы работы травматологи-ортопеды в центре «Панацея» научились лечить такие заболевания как:
Остеоартрит (или артроз) представляет собой заболевание суставов, при котором происходит разрушение хрящевой ткани, что приводит к болям, воспалению и ограничению подвижности в суставах. Указанные вами суставы - коленный, тазобедренный, плечевой, голеностопный, лучезапястный - часто подвергаются воздействию остеоартрита. Давайте рассмотрим их кратко:
- Коленный сустав: Остеоартрит коленного сустава может вызывать боли, скованность движений и даже деформацию сустава.
- Тазобедренный сустав: Остеоартрит в тазобедренном суставе проявляется болями в тазе, ягодицах, а также в области бедра и колена. Это может значительно ограничить движения.
- Плечевой сустав: Остеоартрит плечевого сустава приводит к болям и потере подвижности в плече, что затрудняет поднимание руки.
- Голеностопный сустав: В остеоартрите голеностопного сустава возможны боли, воспаление и ограничение движений, особенно при ходьбе.
- Лучезапястный сустав: Остеоартрит этого сустава может привести к болям, воспалению и ограничению движений в запястье и руке.
Латеральный эпикондилит, также известный как теннисный локоть, представляет собой состояние, при котором тендоны, соединяющие мышцы предплечья с наружной частью локтевого сустава, становятся воспаленными и вызывают боль и дискомфорт. Несмотря на название "теннисный локоть", это состояние может развиваться не только у теннисистов, но и у людей, выполняющих повторяющиеся движения руками и запястьями.
Некоторые признаки и симптомы латерального эпикондилита включают:
- Боль: Обычно в районе наружной части локтевого сустава.
- Слабость: Ощущение слабости в руке или проблемы с ухватыванием предметов.
- Боль при движении: Боль усиливается при сжатии или поднятии предметов.
- Ограничение подвижности: Могут возникнуть трудности с поднятием или наклонением запястья.
Тендиопатия связки надколенника, или тендиопатия квадрицепса, представляет собой состояние, при котором связка, соединяющая мышцы квадрицепса с верхней частью костей голени, подвергается воспалению или дегенерации. Это может привести к болям и дискомфорту в области над коленом.
Некоторые из симптомов тендиопатии связки надколенника включают:
- Боль: Часто в передней части колена, особенно при движении или поднимании ноги.
- Отечность: Возможно, появление отечности в области колена.
- Слабость: Мышцы квадрицепса могут ослабеть из-за боли и дегенерации связки.
- Хруст и щелчки: Могут происходить при движении колена.
Повреждения сухожилий вращательной манжеты плеча включают различные состояния, связанные с повреждением или разрывом сухожилий, ответственных за подвижность и стабильность плечевого сустава. Это часто может быть вызвано травмой, износом или постепенным развитием дегенеративных изменений. После хирургического вмешательства для лечения повреждений вращательной манжеты плеча, восстановление требует комплексного подхода.
Тендинит сухожилия длинной головки двуглавой мышцы плеча — это воспаление сухожилия, связанное с травмой, перегрузкой или дегенеративными изменениями. Двуглавая мышца плеча (мышца бицепса) играет важную роль в поднимании и вращении предплечья.
Тоннельная невропатия - это состояние, при котором нерв сдавлен или становится раздражен в каком-то узком проходе, называемом "тоннелем". Это может привести к различным симптомам, таким как боль, онемение, слабость и даже потеря чувствительности в сегменте, иннервируемом этим нервом.
Некоторые из распространенных видов тоннельных невропатий включают:
- Карпальный туннельный синдром: Самый известный случай тоннельной невропатии. В этом случае срединный нерв в запястье сдавливается, что может вызвать боль, онемение и слабость в руке.
- Локтевой туннельный синдром: Происходит, когда локтевой нерв сдавливается в узком проходе внутри локтя. Это также может вызвать боль, онемение и слабость в руке.
- Туннельный синдром голеностопа: Здесь сдавливается задний большеберцовый нерв в области голеностопа, что приводит к болям, онемению и слабости в стопе.
- Туннельный синдром шишковидного отростка: Происходит, когда седалищный нерв сдавливается в области шишковидного отростка тазовой кости.
Остеохондропатия - это общий термин, описывающий группу заболеваний, которые затрагивают хрящи и костную ткань в определенных суставах. Эти заболевания могут влиять на различные части тела, включая позвоночник, суставы, костные эпифизы (концы длинных трубчатых костей), и другие области.
Примеры остеохондропатий включают:
- Остеохондроз позвоночника: Это заболевание, при котором происходит износ и дегенерация межпозвоночных дисков и суставов позвоночника. Оно может привести к болям в спине, шее, пояснице.
- Болезнь Пертеса: Это детское заболевание, при котором нарушается кровоснабжение эпифизов длинных костей. Это может привести к нарушениям роста и формированию костей.
- Остеохондропатия головки бедра (болезнь Пертеса): Это заболевание, при котором нарушается кровоснабжение головки бедра, что может привести к дегенерации хряща и боли в суставе бедра.
- Болезнь Легг-Кальве-Пертеса: Группа генетических заболеваний, которые влияют на костную ткань и хрящи.
- Остеохондропатия шейки бедра: Это заболевание, при котором хрящ головки бедра становится хрупким, что может привести к дегенерации сустава.
Замедленно срастающиеся переломы - это состояние, при котором процесс заживления перелома занимает более продолжительное время, чем обычно. Время заживления перелома может зависеть от различных факторов, включая тип перелома, возраст пациента, общее состояние здоровья и правильность проведенного лечения.
Несколько причин замедленного заживления переломов могут включать:
- Плохая кровоснабжение: Недостаток кровоснабжения в области перелома может замедлить процесс заживления.
- Инфекция: Наличие инфекции в области перелома может затруднить заживление.
- Недостаток питательных веществ: Недостаток определенных питательных веществ, таких как кальций и витамин D, может оказать влияние на формирование костной ткани.
- Недостаток активности: Недостаток физической активности или неправильное использование конечности после перелома также может влиять на процесс заживления.
- Сложные типы переломов: Некоторые виды переломов, такие как смещенные или комминутные переломы (с переломленными костями), могут требовать более длительного времени для заживления.
- Несоблюдение рекомендаций врача: Неправильное следование рекомендациям врача, касающимся лечения и реабилитации, может сказаться на времени заживления.
Эти болезни поддаются положительной динамике в лечении благодаря применению PRP терапии.
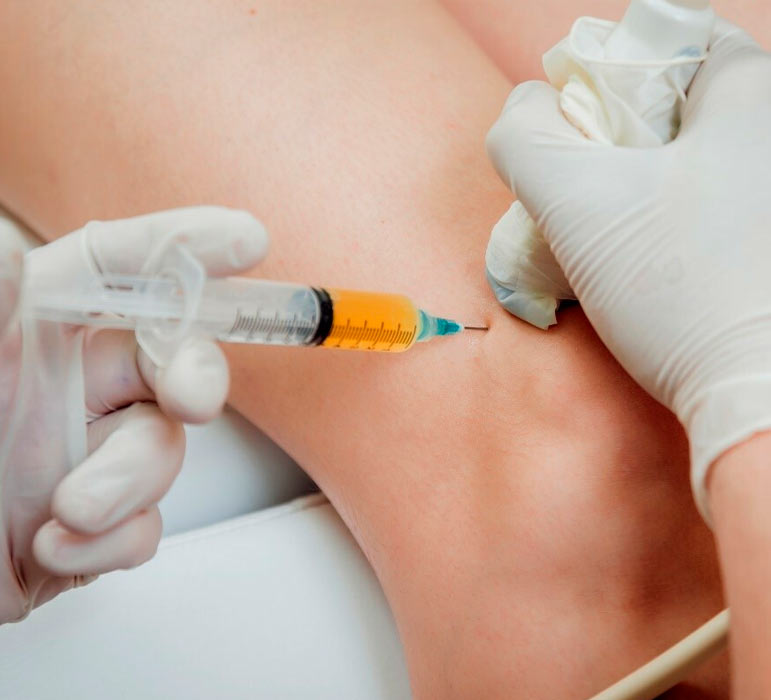
- Минимальный риск отторжения: Так как используется собственная кровь пациента, риск отторжения и аллергических реакций минимален.
- Стимуляция заживления: Ростовые факторы, содержащиеся в тромбоцитах, могут способствовать заживлению и регенерации тканей.
- Минимальная инвазивность: Процедура обычно проводится на амбулаторной основе и не требует больших хирургических вмешательств.
Что даёт PRP-терапия (плазмолифтинг)?
Тромбоцитарная взвесь содержит многие факторы роста, а также различные ионы Сa, К, АDF, цитокины, хемокины, факторы свёртывания и другие вещества, включая антибактериальные и фунгицидные белки, которые в полости сустава обладают антибактериальными свойствами. В тромбоцитах представлено более 1,5 тыс. оригинальных белков. Благодаря этому в тканях улучшаются различные физиологические и репаративные процессы.
В нашем центре проводится PRP терапия тазобедренных суставов, коленных, плечевых и других. В целом процедура оказывает на суставы следующее действие:
- миграция стволовых клеток в определённую область в ответ на химические стимулы (хемотаксис);
- значительное увеличение клеточной репродуктивной активности;
- усиление синтетической активности клеток;
- противовоспалительное, обезболивающее, антимикробное, антидеградативное действие.
Действие PRP терапии значительно снижает уровень противовоспалительных цитокинов. Благодаря чему возникает обезболивающее и противовоспалительное действие.
Хондропротективный эффект PRP заключается в увеличении действия пролиферации клеток хондроцитарного ряда экспрессии генов, ответственных за синтез межклеточных компонентов суставного хряща. Как следствие этого лечения, мы получаем:
- заживление хрящевых повреждений;
- значительное уменьшение боли;
- исчезновение синовита;
- улучшение подвижности обменных процессов в тканях сустава, т.е. в целом нормализацию работы суставов.
Показания к применению PRP терапии
Как правило, хороший эффект достигается у больных на начальной стадии остеоартрита. Но и с терминальными стадиями заболевания происходит улучшение состояния синовиальной среды сустава. Стоит понимать, что при назначениях PRP при остеоартрите по характеру болевого синдрома, в таких формах, как классическая, конечная, дегенеративная артропатия является более обоснованным.
Если имеется у пациента с воспалительным метаболическим болевым синдромом изменение в суставе, то возможно не оправдает высоких ожиданий и может вызвать обострение воспалительного процесса в суставе, т.е. PRP терапия показана при первичных процессах в суставе.
Какие результаты мы можем видеть?
- В течение первых 6-12 месяцев от начала лечения — уменьшение болевого синдрома, улучшение функции сустава.
- Максимальный клинический эффект может быть в первые три недели, после первой инъекции PRP.
- У пациентов молодого возраста с начальной стадией заболевания и ранним остеоартритом — самый лучший результат по эффективности и продолжительности.
- В сравнении с приёмом препаратов нестероидной противовоспалительной группы, гораздо лучший эффект с уменьшением болевого синдрома и улучшением функции сустава в терминальной стадии остеоартрита, и находится в прямой зависимости от кратности введения плазмы.
- При использовании PRP и гиалуроновой кислоты наибольший максимальный эффект от PRP терапии достигается через 12 месяцев с момента начала лечения, гиалуроновой кислоты — через шесть месяцев, но от ПРП терапии эффект более стойкий.
Таким образом PRP терапия является одним из наиболее удачных методов лечения заболевания суставов.
Абсолютных противопоказаний к PRP терапии не установлено.
К относительным противопоказаниям относится:
- тромбоцитопения;
- анемия средней и тяжёлой степеней;
- приём антикоагулянтов;
- онкология;
- беременность;
- острый инфекционный процесс.
PRP терапия суставов в МЦ "Панацея" в городе Сосновый Бор — это современная методика, направленная на стимуляцию заживления и регенерации тканей с использованием собственной крови пациента.
Подготовка
Подготовка к PRP (плазма богатая тромбоцитами) терапии суставов может включать следующие шаги:
Первым шагом является консультация с врачом, который проведет процедуру. Врач оценит ваше состояние здоровья, выявит наличие противопоказаний и обсудит ожидаемые результаты.
Возможно, вам потребуется сдать некоторые лабораторные анализы для оценки общего состояния здоровья и совместимости с PRP терапией.
Врач проведет дополнительные исследования и исключит возможные противопоказания, такие как наличие инфекций, нарушения свертываемости крови и другие.
Врач может попросить вас временно прекратить прием некоторых препаратов, которые могут повлиять на свертываемость крови.
Здоровое питание и регулярная физическая активность могут способствовать более эффективной регенерации тканей.
В зависимости от конкретной ситуации, может потребоваться специальная подготовка сустава, например, обезболивающими инъекциями или физиотерапией.
Важно тщательно следовать рекомендациям врача и доверять его решениям относительно подготовки и проведения процедуры. Если у вас есть вопросы относительно подготовки к PRP терапии, рекомендуется обсудить их с вашим лечащим врачом.
Дополнительные сведения можно получить, связавшись с нашим контактным центром при записи на приём.
Медицинский центр «Панацея»
График работы:
Сб, Вс: с 9:00 до 20:00
без обеда